
Как правило, успех в лечении тяжелых пациентов напрямую зависит от слаженности работы каждого члена мультидисциплинарной команды. Именно благодаря такому подходу специалистам НМИЦ им. В. А. Алмазова удалось помочь ребенку с тяжелым внутриутробным нарушением ритма сердца.
Первые два триместра беременности у будущей мамы протекали абсолютно благополучно. Однако в начале третьего триместра женщина перенесла респираторную инфекцию в легкой форме. Через несколько дней после болезни она почувствовала, что малыш в животе стал менее активным. При проведении ультразвукового исследования было выявлено, что частота сердечных сокращений плода значимо превышает норму, однако, это оказалось не единственной проблемой. Сокращаясь с большой частотой, сердце ребенка не могло полноценно выполнять свои функции, драматически быстро развивались серьезные изменения в физиологии кровообращения малыша, что привело к тяжелой сердечной недостаточности.
Благодаря современным технологиям была организована неотложная телемедицинская консультация пациентки ведущими специалистами НМИЦ им. В. А. Алмазова: главным внештатным специалистом — детским кардиологом СЗФО Минздрава России д.м.н. Е. С. Васичкиной; директором Института перинатологии и педиатрии д.м.н. Т. М. Первуниной, а также научным сотрудником НИЛ оперативной гинекологии, врачом — акушером-гинекологом, фетальным хирургом, врачом ультразвуковой диагностики к.м.н. В. И. Цибизовой.
Во время консилиума стало понятно, что женщине требуется срочная помощь. В кратчайшие сроки беременная была доставлена в специализированный Перинатальный центр НМИЦ им. В. А. Алмазова.
Состояние плода расценивалось как крайне тяжелое, практически критическое за счет сохраняющихся жизнеугрожающих нарушений сердечного ритма с развитием «водянки», которая проявлялась отеком кожных покровов, накоплением жидкости в грудной и брюшной полостях, а также сердечной сумке. При развитии столь грозного осложнения в виде тахикардии плода смертность детей достигает до 38–40 % в ведущих медицинских учреждениях, а при промедлении в оказании врачебной помощи антенатальная (во время беременности) гибель плода фактически близка к 100 %.
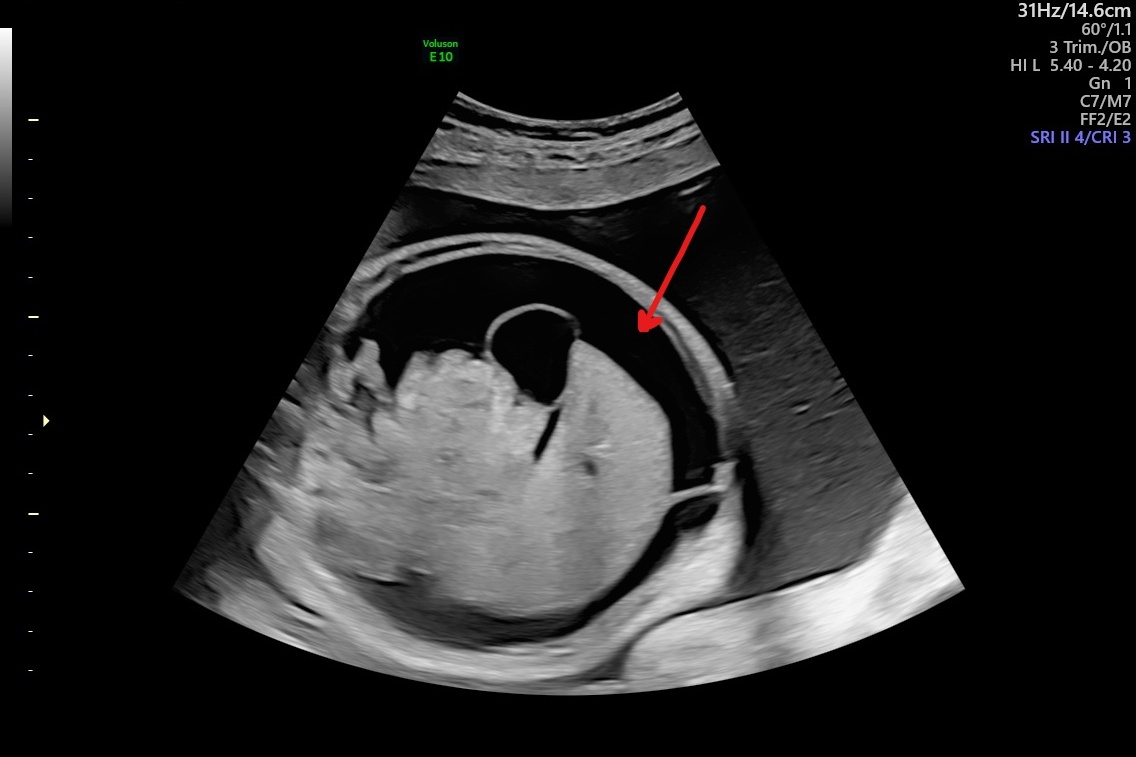
«Водянка» плода жидкость в брюшной полости на 34 неделе гестации
В связи с этим перед врачами Центра Алмазова встал серьезный вопрос выбора тактики дальнейшего лечения. Пролонгирование беременности позволяет полноценно сформироваться организму ребенка и максимально подготовиться к жизни после рождения, но выбор лекарственных препаратов в этой ситуации крайне скуден и имеются ограничения в способах их доставки в организм плода. В то же время раннее родоразрешение позволяет проводить более направленные и активные лечебные мероприятия с использованием широкого спектра медикаментов и их вариаций. Однако тяжесть состояния недоношенного ребенка усугубляется проблемами низкой массы тела и незрелости организма.
Консилиум врачей учреждения (заместитель главного врача по лечебной работе, врач — акушер-гинеколог высшей категории к.м.н. О. А. Ли; директор Института перинатологии и педиатрии д.м.н. Т. М. Первунина; заведующий отделением патологии беременности, врач — акушер-гинеколог высшей категории д.м.н. Н. А. Осипова; врач — акушер-гинеколог Ю. И. Русакова; детские кардиологи К. А. Чуева, И. И. Аверкин и К. А. Блинова) принял решение пролонгировать беременность и назначить медикаментозную терапию. Проникая через плацентарный барьер, лекарство в более низкой концентрации доставлялось к ребенку. Терапия первой линии не принесла результата, в связи с чем пришлось перейти на альтернативные схемы, при которых более часто развиваются побочные эффекты как у ребенка, так и у матери.
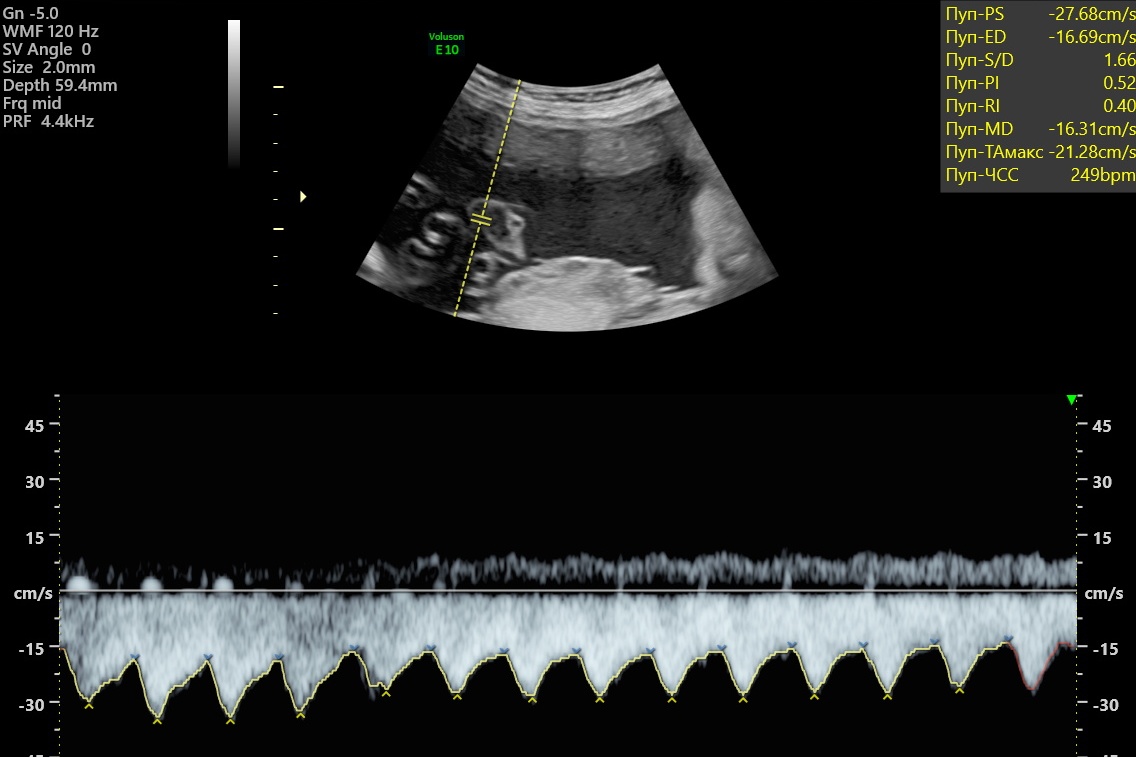
Пример внутриутробной тахикардии плода с частотой сердечных сокращений 249 ударов в минуту
Оценка состояния плода и беременной ежедневно осуществлялась мультидисциплинарной командой врачей (акушеры-гинекологи, врачи ультразвуковой диагностики, кардиологи, в том числе детские). Крайне важную роль играла команда кардиологов под руководством директора Института сердца и сосудов Центра Алмазова д.м.н. О. М. Моисеевой (Е. В. Карелкина и О. Б. Иртюга).
Специалисты вовремя вносили коррекции по состоянию сердечного ритма беременной. Действуя коллегиально, удалось держать под контролем выраженность побочных эффектов у будущей мамы и при этом добиться нормализации ритма сердца у ребенка, снизить проявления сердечной недостаточности, а также пролонгировать беременность до срока 36 недель гестации.
При рождении общее состояние новорожденного оставалось еще очень тяжелым за счет сохраняющейся сердечной и дыхательной недостаточности. Благодаря работе специалистов отделения физиологии новорожденных с палатой интенсивной терапии (под руководством Т. С. Альховой), отделения анестезиологии и реанимации с палатами реанимации и интенсивной терапии для детей кардиохирургического профиля (под руководством В. Г. Никифорова), отделения патологии новорожденных и недоношенных детей (под руководством заведующего отделением Е. С. Вагиной и лечащего врача-неонатолога А. Ю. Клименко), в течение первых недель жизни удалось стабилизировать состояние ребенка и разрешить сопутствующие осложнения. Для предотвращения возникновения тахикардии была подобрана антиаритмическая терапия. На 24-е сутки жизни в удовлетворительном состоянии ребенок был выписан домой под наблюдение кардиолога по месту жительства.
Лечение самых маленьких пациентов с тяжелыми нарушениями ритма сердца связано с высоким риском внезапного возникновения неблагоприятного исхода. Индивидуальный подход к выбору оптимальной тактики лечения, тщательный мониторинг состояния ребенка и будущей мамы, быстрое принятие решений и оказание экстренной помощи на любом этапе лечения возможно только в специализированном Перинатальном центре.
Реализуемые при активной поддержке администрации Центра Алмазова развитие фетальной медицины, внедрение современных технологий, формирование мультидисциплинарной команды врачей — акушеров-гинекологов, неонатологов, реаниматологов и кардиологов — позволяют своевременно ставить диагноз, лечить и добиваться благоприятного исхода болезни у детей с тяжелыми нарушениями ритма сердца из любого уголка нашей страны.
